Uno de los problemas que nos enfrentamos los clínicos, químicos o profesionales del laboratorio es que actualmente ya contamos con diferentes pruebas para detectar la enfermedad COVID-19 o la presencia del SARS-CoV-2 en los pacientes. En muchas de las ocasiones se nos complica asesorar u orientar al paciente o médico. Se ha vuelto una práctica cotidiana qué debamos ayudar a los pacientes o familiares a decidir cuál es la prueba qué se adapta a su estadio, avance de la enfermedad y en la mayoría de casos a conocer si ha sido contagiado.
Actualmente en el laboratorio contamos con pruebas moleculares (PCR), pruebas de antígeno y prueba de anticuerpos, algunas de ellas son realizadas de manera rápida dando resultados en menos de 30 minutos, lo que las hace una excelente alternativa para muchos propósitos.
No debemos también olvidar que el costo juega un papel importante porque afecta de una manera grave el bolsillo de muchos pacientes, por ello una buena selección es necesaria teniendo en cuenta que también impacta el hecho del estadio en que posiblemente se encuentre el individuo y como pueda evolucionar la enfermedad, muchos de los pacientes que acuden al laboratorio tienen temor de haber sido contagiados porque han estado en contacto con algún paciente con COVID o con sospecha del mismo, lo anterior ocasiona que en algunos casos no apliquemos la prueba correcta en el tiempo apropiado generando resultados falsos negativos que pueden tener dos consecuencias delicadas, generar confianza en un paciente que puede seguir propagando el contagio o perder tiempo valioso y que el paciente evolucione a estadios de la enfermedad donde se agrave y pueda tener desenlace fatal.
De manera práctica podemos clasificar en cuatro grandes grupos a los que se contagian por SARS-CoV-2 (ver figura 1). El primer grupo que constituyen la mayoría de individuos serán asintomáticos, un segundo grupo cursarán con síntomas leves o muy confusos, un tercer grupo serán clasificados como moderados y en este grupo se puede detectar muy bien la fecha en que iniciaron los síntomas además de que se facilita su detección complementando con otras pruebas de laboratorio (articulo previo), hay un cuarto grupo que es el más delicado debido a que evolucionan de manera grave en esta enfermedad en este grupo la detección, tratamiento y seguimiento oportuno puede ser la diferencia entre recuperarse, recuperarse con secuelas y desafortunadamente la muerte.
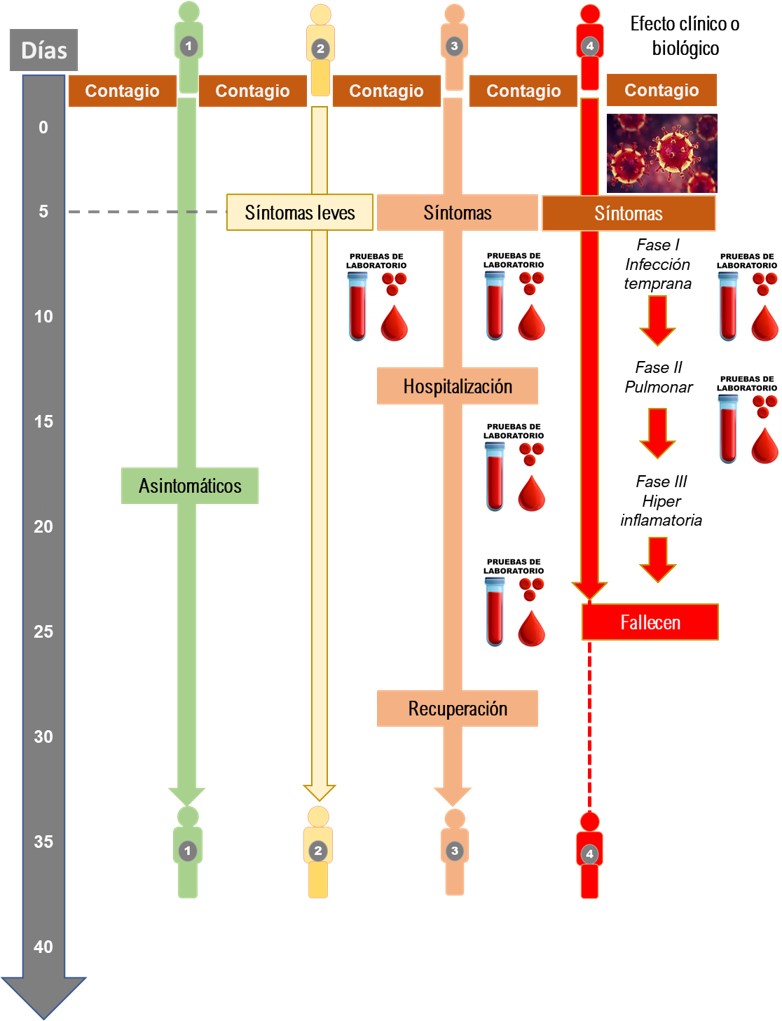
Basado en varios artículos (ver referencias) que han dado seguimiento a diferentes grupos y con experiencia de varios meses haciendo pruebas a los muchísimos pacientes hemos podido aproximar un esquema que puede orientar sobre el tiempo en el que se deben de realizar estas pruebas. No omito mencionar que existen particularidades y que cada paciente se puede comportar de una manera diferente pero consideramos que este cuadro nos permite dar la mejor opción dependiendo el estadio o grupo en que se encuentra el paciente, el costo y la facilidad para realizar e interpretar la prueba, los tiempos fueron establecidos ocupando los datos estadísticos que se presentan en las referencias para la generalidad de los individuos.
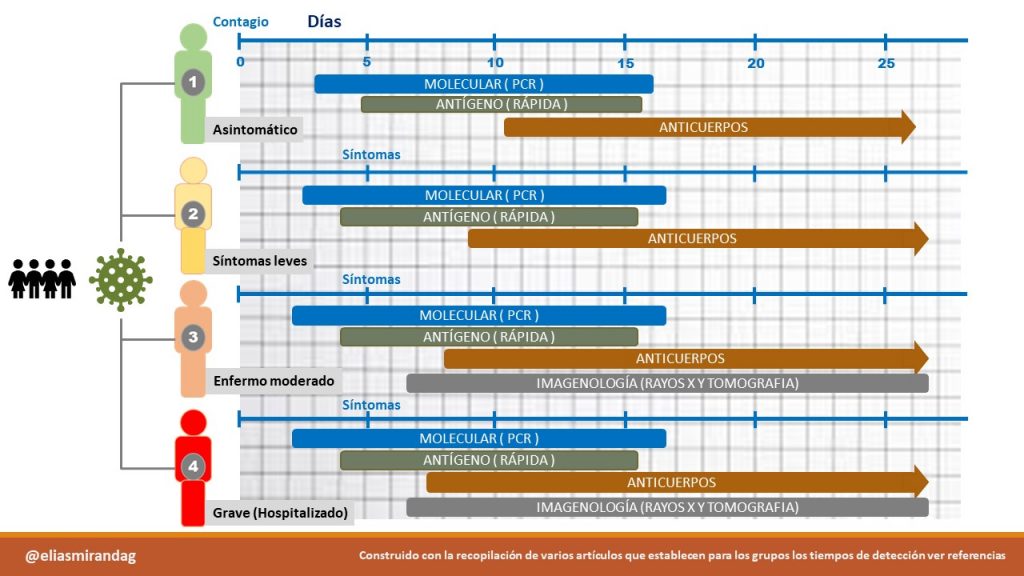
A continuación damos ejemplos de uso de la figura 2, recomendamos realizar tres preguntas básicas; 1. ¿Por qué quiere realizarse el estudio?, 2.- ¿Ha tenido síntomas? 3.- ¿Hace cuantos días inició los síntomas o tuvo contacto con infectado?.
Caso 1.- Paciente asintomático que llega al laboratorio 7 días después de haber estado con otra persona que está desarrollando la enfermedad COVID-19. Al usar la figura 2 se utiliza el caso verde de asintomáticos y se interpola el día 7 partiendo de 0 y se le puede recomendar la molecular (PCR) o bien si tenemos disponible o por precio, se le puede aconsejar la de antígeno.
Caso 2.- Paciente que llega al laboratorio y refiere que lleva 4 días enfermo. Al usar la figura 2 se utiliza el caso naranja de moderado o enfermo y se interpola el día 9 (porque partimos del día que inicio los síntomas 5 + 4 de enfermo) se le puede recomendar la molecular (PCR) o bien si tenemos disponible o por precio se le puede aconsejar la de antígeno y es muy probable que ya den positivos los anticuerpos.
Caso 3.- Familiares que han convivido con un paciente desde hace un mes (30 días) y no presentan síntomas, se les recomienda realizarse anticuerpos. Debo comentar que en estos casos no es tan útil y afectas la economía que sugieras molecular o antígeno.
En casos moderados y enfermos muchos clínicos se apoyan de manera muy práctica en estudios de imagenología (tele de tórax o tomografía) para ver el daño en los pulmones y la progresión de la enfermedad. De manera práctica en pacientes graves se ha reportado daño días posteriores al inicio de síntomas.
Recuerden que existen los casos particulares y cada paciente debería ser manejado de una manera objetiva y utilizando el contexto apropiado.
REFERENCIAS
Nature Medicine volume 26, pages 845–848 (2020).
ClinicalInfectiousDiseases, Volume 71, pages 2027–2034 (2020)
Nature Microbiology volume 5, pages 1598–1607 (2020).
Emerging Infectious Diseases volume 26, No. 10 (2020).

Me encanta el artículo Dr. Elías Miranda González